U općoj strukturi anomalija urođene srčane mane u djece zauzimaju prvo mjesto (30%) i jedan su od glavnih uzroka invaliditeta u djetinjstvu. Učestalost patologije u prenatalnom razdoblju ili tijekom poroda je 1-2 na 100 novorođenčadi. Suvremene dijagnostičke metode omogućuju utvrđivanje patologije u ranim fazama razvoja i planiranje taktike upravljanja svakim pojedinačnim slučajem. Uspješna primjena radikalnih minimalno invazivnih metoda korekcije omogućuje otklanjanje nedostataka u ranim fazama djetetova rasta bez nepovratnih posljedica.
Jeste li znali da postoji više od 100 vrsta defekata u strukturi srca i koronarnih žila, koji se obično nazivaju kongenitalne defekte ili CHD? Globalna statistika tvrdi da je incidencija CHD u djece otprilike 8 promila. Od 0,7 do 1,7% beba rađa se s različitim nedostacima u strukturi ovog organa. Bolest srca u novorođenčeta je problem koji se mora riješiti. Pravodobno otkrivanje i adekvatna terapija ove anomalije ne samo da može spasiti djetetov život, već mu i dati priliku da se u potpunosti razvije.
UPU: pregled
Pedijatrija shvaća prirođene mane kao kršenja strukture organa ili sustava koja nastaju u maternici. Tijekom dugih 40 tjedana fetus prolazi kroz sve faze svog razvoja u fazama, od malene zigotne stanice do malog čovjeka – gotovo točne kopije svojih roditelja. Tijekom trudnoće postupno se formiraju svi unutarnji sustavi fetusa. Obično bi se trebali razvijati prema određenom programu koji je odredila priroda. I, ako sve ide po planu, u 37-41 tjednu beba se rađa s potpuno formiranim organima spremnim za rad.
Događa se da sustav otklonjen evolucijom zakaže. U nekom trenutku dolazi do kvara u uobičajenom mehanizmu, a organ se prestaje razvijati prema planu. To se može dogoditi bilo kojem unutarnjem organu, ali nas zanima srce. Najranjiviji je u razdoblju od 2. do 8. tjedna nakon začeća. U ovom trenutku žena često ni ne zna za rođenje novog života u njoj. Svaki negativan utjecaj u ovom trenutku može biti koban i postati čimbenik koji je izazvao pojavu CHD.
Zašto se pojavljuju nedostaci
Nismo pouzdano svjesni uzroka fetalnih defekata. Možemo samo pretpostaviti utjecaj nekih čimbenika:
- Kromosomske abnormalnosti su strukturne ili kvantitativne promjene u genskom materijalu. I majčinske i očinske stanice mogu biti defektne. Vjerojatni su i nasljedni defekt i mutacija koja je nastala po prvi put. Čak i ako su roditelji zdravi, ponekad se iz nekog razloga razvija defekt u jednoj reproduktivnoj stanici. Ako ova određena stanica postane osnova embrija, doći će do kršenja.
- Utjecaj vanjskih teratogena. Stalni kontakt s toksinima je opasan, osobito u 1. tromjesečju. Često ultrazvukom otkrivamo KBS fetusa kod žena zaposlenih u industriji boja i lakova. Uzimanje određenih lijekova u prvom tromjesečju (antiepileptički lijekovi, Ibuprofen, preparati litija i drugi) može dovesti do istih posljedica. Višak vitamina A, ionizirajuće zračenje, život u ekološki nepovoljnom području su opasni.
- Intrauterine infekcije. To je prije svega rubeola - s primarnom infekcijom tijela nastaju srčane mane fetusa, oštećenja očiju i organa sluha. Gripa i citomegalovirus, svaka virusna infekcija s temperaturom, opasni su u prvom tromjesečju trudnoće.
- Čimbenici majke. Rizik od razvoja CHD u djece je veći s opterećenom opstetričkom anamnezom. Uvijek je alarmantno ako je prije bilo spontanih pobačaja, osobito u 13-24 tjedna, što je vjerojatna posljedica nedijagnosticirane mane. Konzumiranje alkohola od strane majke, pušenje prepuni su opasnosti za nerođeno dijete. Vjerojatnost rođenja djeteta s CHD veća je kod trudnica starijih od 35 godina i dijabetes melitusa.
- Obiteljski čimbenici. Konzumacija droga (kokain, marihuana) od strane djetetova oca povećava rizik od razvoja CHD.
Važno je poznavati uzroke i posljedice srčanih bolesti u novorođenčeta i fetusa, no često je nemoguće sa sigurnošću reći koji je čimbenik bio presudan. Nemoguće je ući u trag što je točno dovelo do pojave kvara. Je li tableta Ibuprofena, koju je majka uzimala protiv glavobolje, bila smrtonosna ili je bolest uzrokovana "uhvaćenim" virusom? Možemo samo pretpostaviti i pokušati isključiti sve negativne čimbenike.
Mnoga lica srčanih mana: klasifikacija i vrste
Zanimljiva je klinička klasifikacija CHD:
- Cijanoza (popraćena cijanozom kože, sluznice). To su Fallotova tetralogija, zajedničko arterijsko deblo, transpozicija velikih arterija.
- U pratnji bljedilo (obilježeno vazokonstrikcija u koži i sluznicama). To je slučaj s otvorenim ductus arteriosusom, defektima u septama između ventrikula i atrija i stenozom plućne valvule.
- Dovodi do sustavne hipoperfuzije (oslabljeni protok krvi). To je karakteristično za aortne defekte (stenoza ili koarktacija).
Drugi radni sustav uključuje podjelu CHD prema karakteristikama hemodinamskih poremećaja - protok krvi kroz žile. Ovdje je važno istaknuti sljedeće opcije:
- povezane s fetalnim komunikacijama (značajke sustava fetalnog krvotoka). Kretanje krvi u velikom krugu ovisi o prohodnosti posebne strukture nazvane patent ductus arteriosus ili PDA.
- VSP, nije povezan s očuvanjem fetalnih struktura.
Prvi slučaj je kritičan za novorođenče. Njegova cirkulacija ovisi o tome koliko dugo će postojati foramen ovale i PDA. Moraju se zatvoriti tijekom procesa poroda. Tada je moguć punopravni prijelaz na novi režim cirkulacije krvi s dva kruga. Ali kod ove vrste CHD, krvožilni sustav može funkcionirati samo uz očuvanje fetalnih struktura - otvorenog ovalnog prozora ili ductus arteriosus. Ako se zatvore, razvija se kritična situacija i dolazi do zatajenja srca.
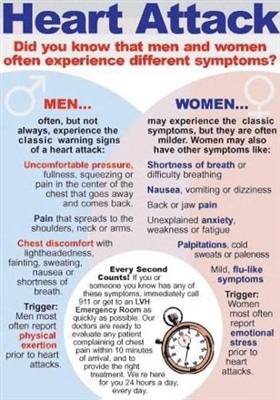
Simptomi i znakovi CHD
Bolesti srca u novorođenčadi mogu se manifestirati na različite načine. Klinička slika ovisi o vrsti defekta, stupnju hemodinamskog poremećaja, prisutnosti popratne patologije i drugim čimbenicima. Neke prirođene bolesti srca ostaju asimptomatske i ne otkrivaju se tijekom neonatalnog razdoblja. Oni se dijagnosticiraju kasnije - u dojenčadi u dobi od 1-6 mjeseci. Rjeđe se CHD otkriva nakon prve godine života.
Glavni simptomi kongenitalne srčane bolesti:
- cijanoza ili bljedilo kože i sluznica;
- srčani šumovi;
- znakovi zatajenja srca.
Tijekom tijeka bolesti u novorođenčadi razlikuju se dva kritična razdoblja:
- 3-5. dan: ovalni prozor se zatvara;
- 3-6 tjedana: vaskularni plućni otpor se smanjuje.
U tim razdobljima hemodinamika je poremećena, a stanje djeteta pogoršava.
U dojenčadi i male djece mlađe od 3 godine, sljedeći simptomi mogu ukazivati na prisutnost CHD:
- cijanoza ili bljedilo kože;
- brzi umor tijekom hranjenja;
- dispneja;
- nedostatak težine;
- zaostajanje u fizičkom razvoju;
- česte bolesti bronha i pluća.
Neke srčane mane ostaju nedijagnosticirane do adolescencije. Na patologiju se može posumnjati prema sljedećim znakovima:
- zaostajanje u fizičkom razvoju (mala težina i visina);
- umor, slabost;
- kardiopalmus;
- oticanje udova;
- bljedilo ili cijanoza kože;
- prekomjerno znojenje;
- kardiovaskularni sindrom (promuklost, stridor - piskanje bučno disanje).
Ako tinejdžer pokaže ove simptome, trebate se posavjetovati s liječnikom: saznati uzrok ovog stanja, isključiti prirođenu srčanu bolest.
Klinički slučaj
Beba je primljena na konzultacije u dobi od 3 mjeseca. Iz anamneze poznato: druga trudnoća, porođaj carskim rezom u periodu od 39-40 tjedana. Nošenje djeteta odvijalo se u pozadini preeklampsije, u prvom tromjesečju žena je bolovala od ARVI (liječila se sama kod kuće).
Na urođenu srčanu bolest posumnjao je neonatolog u rodilištu treći dan nakon rođenja bebe. Liječnik je poslušao grubi sistolički šum uz lijevi rub prsne kosti i uputio dijete na pregled. Ehokardiografija je urađena peti dan. Dijagnosticiran otvoreni atrioventrikularni kanal, nepotpuni oblik. S ovom patologijom dolazi do defekta u donjem dijelu interatrijalnog septuma, a bikuspidni (mitralni) ventil se također dijeli.
Propisana je potporna terapija: srčani glikozidi, diuretici. Tijekom liječenja stanje djeteta je bilo stabilno.
Drugi pregled je obavljen u dobi od 3 mjeseca. Na temelju rezultata donesena je odluka o hospitalizaciji i pripremi za operaciju. Opseg kirurške intervencije je radikalna korekcija defekta u uvjetima umjetne cirkulacije. Postavljen mu je flaster s vlastitog perikarda (vrećica koja okružuje srce), a mitralni zalistak je zašiven. Postoperativno razdoblje proteklo je bez problema. Daljnjim promatranjem stanje bolesnika je ostalo stabilno.
Dijagnostička shema
Kako pregledati dijete sa sumnjom na prirođene srčane mane? Dijagnostička shema je sljedeća:
- Sistematski pregled. Procjenjuje se opće stanje, izračunava se puls i brzina disanja. Boja kože i sluznice zaslužuje posebnu pozornost (važno je identificirati bljedilo ili cijanozu). Obavlja se auskultacija (slušanje) srca i pluća.
- Instrumentalno istraživanje. Ako se tijekom fizikalnog pregleda otkriju abnormalnosti, indiciran je dodatni pregled. Potrebno je identificirati srčanu manu, utvrditi njen tip, procijeniti stupanj hemodinamskog poremećaja.
Auskultacija srca ključna je točka u primarnoj dijagnozi kongenitalnih mana. Srčane zvukove procjenjuje neonatolog u rodilištu ili pedijatar na recepciji. Važno je zapamtiti da se šumovi na srcu otkrivaju u 60-70% novorođenčadi tijekom prvog tjedna života, ali to ne ukazuje uvijek na patologiju. Često su povezani s restrukturiranjem cirkulacije krvi i varijanta su norme.
Šumovi uzrokovani hemodinamskim smetnjama u CHD obično se otkrivaju 4-5. dana života ili kasnije. Pozor zaslužuju zvukovi koji traju duže od 3 dana, kao i u kombinaciji sa znakovima zatajenja srca:
- kratkoća daha;
- ubrzan rad srca i disanje;
- oticanje udova;
- povećanje jetre;
- pojačano znojenje;
- smanjeno izlučivanje urina;
- slabo dojenje (u novorođenčadi i djece mlađe od jedne godine).
Odsutnost šuma u srcu ne isključuje nedostatak u njegovom razvoju. Ako postoje drugi simptomi patologije, neophodno je pregledati pacijenta.
Kada se otkriju patološki šumovi ili drugi znakovi CHD-a, dijete prati kardiolog i pregled se nastavlja:
- Elektrokardiografija (EKG) - procjena glavnih pokazatelja srca.
- EchoCG je ultrazvučni pregled srca. Na ekranu, liječnik vidi dvo- ili trodimenzionalnu sliku, može identificirati nedostatke u razvoju srca, procijeniti protok krvi.
- Pulsna oksimetrija - omogućuje procjenu stupnja zasićenosti krvi kisikom i identificiranje hipoksije (nedostatak kisika).
- RTG prsnog koša. Izvodi se za procjenu veličine srca. Pomaže identificirati neke nedostatke. Također se procjenjuje stanje plućnog uzorka. Njegove promjene ukazuju na kršenje protoka krvi u maloj (plućnoj) cirkulaciji i pomažu u dijagnozi mnogih CHD.
- CT skeniranje. Omogućuje vam da dobijete detaljnu sliku komora srca i obližnjih žila. MRI se smatra alternativom.
- Kateterizacija srca. Provodi se tek nakon potpunog ehografskog pregleda, daje detaljnije informacije o radu organa.

Neonatalni skrining
Prema protokolu, svim novorođenčadima preporučuje se pulsna oksimetrija izravno u rodilištu (ili u odjelu za neonatalnu patologiju, ako je beba tamo hospitalizirana). Test se provodi u prvih 24 do 48 sati života. Omogućuje vam prepoznavanje nedijagnosticiranih intrauterinih malformacija, uključujući kritične (CHD, prijeteći životu djeteta). Dopušteno je provesti test prvog dana nakon rođenja ako se stanje djeteta pogorša.
Pulsnu oksimetriju izvodi medicinska sestra za novorođenčad. Zasićenost kisikom (SaO2) procjenjuje se na desnoj ruci i nozi. Rezultate testa procjenjuje liječnik:
- Negativan test - SaO2 više od 95% na oba uda; razlika između pokazatelja na ruci i nozi nije veća od 3%. Ovo je dobar rezultat, govori da krvotok nije poremećen.
- Pozitivan test - SaO2 manji od 95% u jednom udu i 90-95% u drugom, odnosno manje od 90% u ruci i nozi; razlika je veća od 3%. To je nepovoljan rezultat - potrebna je konzultacija s kardiologom i dodatni pregled.
EchoCG se smatra zlatnim standardom u dijagnostici CHD. Potpuni opseg pregleda određuje liječnik, uzimajući u obzir specifičnu kliničku situaciju.
Metode za liječenje nedostataka
Princip liječenja određuje se pojedinačno. Uzimamo u obzir postojeće protokole, preporuke i određujemo taktiku vođenja bolesnika, uzimajući u obzir vrstu defekta, stanje krvotoka i druge parametre.
Uzimaju li lijekove
Ne možete se riješiti anatomskog defekta pilulama ili injekcijama. Djetetu lijekove propisujemo tek u fazi pripreme za operaciju. Koriste se lijekovi iz različitih skupina:
- glikozidna srčana sredstva;
- ACE inhibitori;
- blokatori kalcijevih kanala;
- antagonisti receptora aldosterona;
- vazodilatatori;
- diuretici.
Ciljevi takvog liječenja su nadoknaditi nastalo zatajenje srca i olakšati stanje bolesnika. U nekim slučajevima se terapija lijekovima nastavlja i nakon operacije (osobito ako intervencija nije bila radikalna).
Uz glavnu terapiju, propisuju se vitamini. Za prevenciju bakterijskih komplikacija prikazana je sanacija žarišta kronične infekcije. U slučaju zatajenja cirkulacije provodi se terapija kisikom – zasićenje krvi kisikom.
Operacija i indikacije za to
Operacija je potrebna ako postoji:
- kritična prirođena srčana bolest u novorođenčeta;
- znakovi akutne, kongestivne srčane insuficijencije;
- teška plućna hipertenzija (povećan pritisak u žilama pluća);
- značajno smanjenje zasićenosti tkiva kisikom;
- poremećaj srčanih zalistaka;
- ozbiljno kašnjenje u tjelesnom razvoju;
- poremećaj rada drugih organa na pozadini bolesti srca.
Kirurške opcije:
- Radikalna kirurgija - potpuna anatomska korekcija defekta, uklanjanje razvojnih anomalija.
- Korekcija hemodinamike - podjela protoka krvi na venski i arterijski. Provodi se ako se integritet srca ne može potpuno obnoviti i kvar se ne može eliminirati.
- Palijativna kirurgija je kirurški zahvat kojim se defekt ne ispravlja. Svrha takvog liječenja je privremeno poboljšanje protoka krvi i izbjegavanje razvoja komplikacija. Često postaje pripremna faza za daljnju radikalnu ili hemodinamsku operaciju.
Donja tablica navodi količine i termine za kirurško liječenje najčešćih nedostataka.
UPU | Volumen | Uvjeti rada |
Defekt septuma između ventrikula | Plastična kirurgija s flasterom ksenoperikarda, zatvaranjem transkateterskog okludera (čelični navoj) | 1 mjesec s brzim hemodinamskim poremećajem; 4-6 mjeseci s umjerenim poremećajem krvotoka; Do 2 godine s kompenziranom CHD |
Defekt atrijalnog septuma | Radikalna kirurgija: popravak defekta flasterom | 2 do 5 godina |
Neuspjeh zatvaranja ductus arteriosus | Clipping, podvezivanje žile | 1-5 godina |
TMA (međusobno pomicanje aorte i plućnog stabla) | U novorođenčadi je interatrijalna komunikacija unaprijed proširena. Hemodinamska operacija se izvodi od 3 do 6 mjeseci | 1. mjesec, drugi trimestar 1. godine. |
Atrioventrikularna komunikacija | Radikalno: popravak atrijalnog septuma i listića | Puni obrazac od 3 do 6 mjeseci; nepotpuni obrazac od 1 do 2 godine |
Kirurško liječenje se izvodi na dva načina:
- Zatvoreni rad. Moguća endovaskularna intervencija, kada se sve manipulacije provode bez rezova, kroz žile. Anestezija nije potrebna, dovoljna je lokalna anestezija. Zatvorene operacije također uključuju operacije u kojima se prsni koš otvara bez pristupa srčanim komorama.
- Otvorena operacija. Održava se u uvjetima umjetne cirkulacije. Tijekom operacije otvaraju se srčane komore. Tako se izvode svi složeni rekonstruktivni zahvati.
Posljedice: što će se dogoditi ako se ne liječi?
Kongenitalna srčana mana nije situacija koja se može prepustiti slučaju. Bez liječenja, CHD dovodi do razvoja komplikacija:
- zatajenje srca - stanje u kojem organ nije u stanju obavljati svoj posao;
- kršenje ritma;
- infektivni endokarditis - bakterijska lezija srčanih zalistaka;
- bronhopulmonalne bolesti (bronhitis, upala pluća).
Sva ova stanja značajno remete normalan tijek života, otežavaju puni razvoj i mogu uzrokovati invalidnost.
Profilaksa
Može li se bolest spriječiti? Ne znamo sa sigurnošću zašto dolazi do srčanih malformacija i ne možemo u potpunosti utjecati na taj proces. Ali u našoj je moći identificirati patologiju u fazi intrauterinog razvoja, utvrditi moguće rizike i pripremiti se za rođenje djeteta s defektom. Ako je kvar nespojiv sa životom, indiciran je prekid trudnoće do 22 tjedna.
Kako roditi zdravu djecu? Stručni savjet
Primarna prevencija je uklanjanje svih čimbenika koji mogu dovesti do rođenja djeteta sa srčanom manom. Za to se preporučuje:
- Prije začeća cijepite buduću majku protiv rubeole. Dokazano je da ova bolest dovodi do pojave teške CHD u fetusa. Trudnoću možete planirati 3 mjeseca nakon cijepljenja.
- Podići imunitet. U prvom tromjesečju povećava se osjetljivost na infekcije. Potrebno je pravodobno voditi brigu o jačanju imunološkog sustava. Važno je pratiti svoju prehranu, uzimati vitamine zimi i u proljeće.
- Budi oprezan. Izbjegavajte samolijekove i potražite liječničku pomoć. Mnogi lijekovi su zabranjeni za buduće majke: mogu uzrokovati abnormalnosti fetusa.
- Odbiti loše navike. Kada planirate trudnoću, ne smijete pušiti i zloupotrebljavati alkohol.
- Liječiti se. Dijabetes melitus i pretilost kod žene povećavaju rizik od razvoja srčanih mana u fetusa. Prije začeća djeteta morate smršaviti i naučiti kontrolirati šećer u krvi.
Sekundarna profilaksa provodi se tijekom trudnoće. Više nije moguće spriječiti pojavu prirođenih srčanih bolesti, ali se one mogu otkriti u prvoj polovici trudnoće – do 20-22 tjedna. Da bi to učinila, žena bi trebala redovito prolaziti prenatalni ultrazvučni pregled u određeno vrijeme:
- 12-14 tjedana;
- 18-21 tjedan.
Ultrazvuk se radi za sve pacijente bez iznimke, ali postoji posebna rizična skupina - oni kod kojih je veća vjerojatnost da će imati dijete s CHD. Riječ je o ženama koje su imale virusnu infekciju u prvom tromjesečju, dijabetičare su i pretile, koje u ranoj fazi uzimaju nedopuštene droge i starije su od 35 godina. Definitivno ne smiju odustati od ultrazvuka – brzog i sigurnog načina dijagnosticiranja srčanih mana u maternici.
Važno je zapamtiti da se fetalna koronarna bolest često kombinira s kromosomskim abnormalnostima, stoga su potrebne genetske konzultacije i kariotipizacija.
Nakon detekcije na ultrazvuku, pojašnjava dijagnozu FECG. Fetalna ehokardiografija smatra se potpuno sigurnom metodom i izvodi se u bilo kojoj fazi trudnoće.